Cukrzyca to choroba metaboliczna związana z zaburzeniami gospodarki węglowodanowej w organizmie. Stężenie glukozy w surowicy krwi utrzymuje się stale na podobnym poziomie. Jej wzrost obserwujemy tuż po posiłku – najbardziej po posiłku wysoko węglowodanowym. Wtedy dochodzi do wzrostu wydzielania insuliny – hormonu anabolicznego, który zwiększa wychwyt glukozy przez tkanki. Glukoza może być magazynowana pod postacią glikogenu lub gdy dostarczamy jej za dużo pod postacią triglicerydów. Mechanizm ten ma celu doprowadzenie do jak najmniejszych i najkrótszych wahań poziomu glukozy w surowicy krwi. Czasami jednak ten mechanizm zostaje zachwiany, przez co stężenie glukozy jest wyższe niż powinno. Stan ten może być spowodowany przez zmniejszoną wrażliwość tkanek na działanie insuliny lub procesy autoimmunologiczne [1].
Cukrzyca jest chorobą przewlekłą i niestety wiele osób nie zdaje sobie sprawy z występującego problemu, ponieważ jej rozpoznanie nie zawsze jest takie proste. Dlatego najlepiej przynajmniej raz do roku wykonać badanie labolatoryjne określające poziom glukozy na czczo. Badania przeprowadzone w Polsce w 2018 roku pokazują, że prawie 3 miliony ludzi cierpi na zdiagnozowaną cukrzycę – czyli co 11 dorosły.
Procent osób chorych na cukrzycę wzrasta z roku na rok. Jest to powiązane ze zmianą trybu życia – wybieramy samochód zamiast roweru, preferujemy szybką przekąskę na mieście zamiast pełnowartościowego posiłku przygotowanego w domu, śpimy nieodpowiednią ilość czasu oraz unikamy dodatkowej aktywności fizycznej.
Rodzaje cukrzycy i ich objawy
Cukrzyca typu I dotyka jedynie około 10% wszystkich osób chorujących na cukrzycę. Jej objawy zazwyczaj występują bardzo gwałtownie. Dotyka głównie dzieci i młode osoby. Podczas jej przebiegu dochodzi do autoagresji – organizm wytwarza tak zwane ,,autoprzeciwciała’’, które niszczą komórki beta-trzustki wytwarzające insulinę. W konsekwencji prowadzi to do braku insuliny, przez co organizm nie jest w stanie przeprowadzać sprawnego metabolizmu glukozy. Podstawowym lekiem stosowanym przy cukrzycy typu I jest insulina, która ma za zadanie normowanie glikemii podczas trwania całej doby [2].
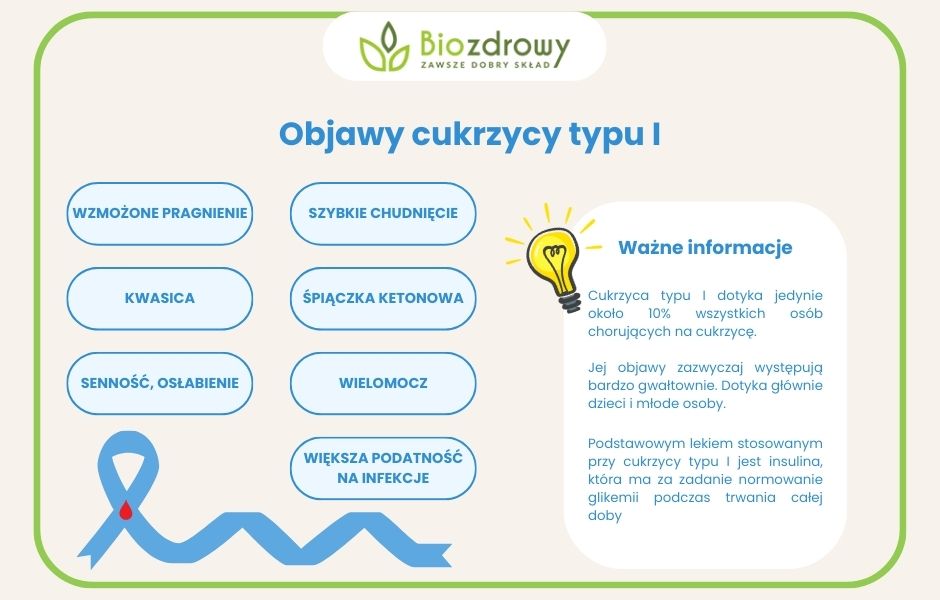
Objawy cukrzycy typu I pojawiają się zazwyczaj bardzo gwałtownie. Mogą być nimi:
- wzmożone pragnienie (wypijanie nawet do kilkunastu litrów płynów na dobę),
- szybkie chudnięcie,
- wielomocz,
- senność,
- osłabienie,
- zwiększona podatność na infekcje,
- kwasica,
- śpiączka ketonowa.
Cukrzyca typu II obejmuje aż 90% przypadków tej choroby. Może być spowodowana opornością na działanie insuliny, ale również upośledzeniem wydzielania insuliny. Na rozwój tego typu cukrzycy ma wpływ między innymi:
- otyłość,
- czynnik genetyczny,
- nieprawidłowa dieta,
- niedobór aktywności fizycznej i siedzący tryb życia.
Otyłość, nieprawidłowa dieta i niedobór aktywności fizycznej są czynnikami modyfikowanymi.
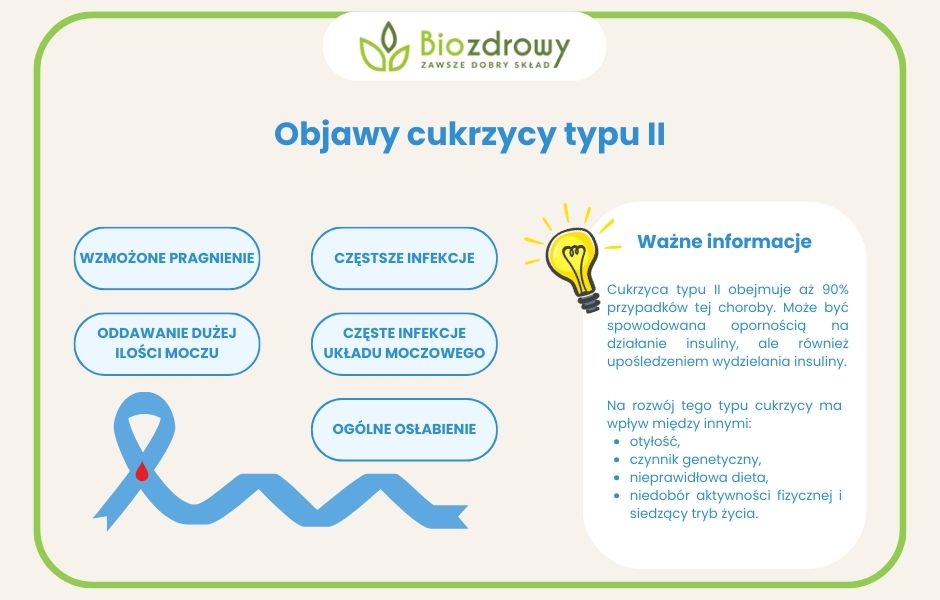
Cukrzyca typu II jest chorobą o przebiegu stopniowym. Najczęściej przy delikatnie podwyższonym stężeniu glukozy nie powoduje żadnych objawów. Wraz z upływem czasu pojawiają się pierwsze objawy jak:
- zwiększone pragnienie,
- oddawanie zwiększonej ilości moczu,
- częste infekcje układu moczowego,
- ogólne osłabienie,
- częstsze infekcje [3].
Cukrzyca jest chorobą, która powoduje szereg powikłań groźnych dla naszego organizmu. Są to między innymi:
- choroba niedokrwienna serca,
- niewydolność nerek,
- udar mózgu,
- retinopatia cukrzycowa (czyli uszkodzenie naczyń krwionośnych, które są zlokalizowane w siatkówce oka),
- neuropatia (czyli uszkodzenie nerwów).
Uszkodzenie nerwów jakie jest powikłaniem cukrzycy często dotyczy kończyn. Osoba chora odczuwa mrowienie oraz zanik czucia. Powoduje to w konsekwencji gorsze ukrwienie kończyny – staje się ona sucha oraz pęka, nawet do krwi. Doprowadza to do owrzodzeń i bardzo złego gojenia się rany, co w konsekwencji może doprowadzić nawet do amputacji kończyny.
Jaka dieta w cukrzycy? Dieta cukrzycowa
Najważniejszym elementem terapii cukrzycy jest przestrzeganie zaleceń lekarza i stosowanie odpowiednich leków. Jednak zdarza się, że pacjenci z cukrzycą typu II mogą uniknąć stosowania leków, dzięki wprowadzeniu odpowiedniego sposobu żywienia oraz aktywności fizycznej.
Osoba ze zdiagnozowaną cukrzycą powinna bazować na produktach o niskim indeksie i ładunku glikemicznym. Na niższy poziom tych składników ma wpływ zawartość błonnika pokarmowego (im więcej tym lepiej), stopień rozdrobnienia produktu (im mniej rozdrobniony produkt tym lepiej) oraz rodzaj obróbki termicznej. Komponując codzienne posiłki należy unikać białego pieczywa, nadmiaru ziemniaków oraz jasnych kasz i makaronów w diecie. Do jadłospisu należy włączyć ciemne pieczywo (graham, żytnie, pieczywo na zakwasie, z dodatkiem nasion i otrąb), pełnoziarniste makarony i grube kasze. Na śniadanie warto wykorzystać płatki owsiane zamiast płatków kukurydzianych [4].
Warzywa i owoce są nieodłącznym elementem diety każdego z nas. Powinniśmy spożywać ich minimum 400 gramów dziennie – przy czym większość powinny stanowić warzywa. Najlepiej stawiać na warzywa świeże lub krótko gotowane w niewielkiej ilości wody. Do tego warto wprowadzić do swojej diety owoce. Dobrym wyborem będą owoce zawierające dużo antyoksydantów i błonnika pokarmowego takie jak: porzeczka czarna i czerwona, maliny, agrest oraz jagody. Możemy dodawać je do owsianek, zjadać zamiast owoców lub łączyć z smacznymi koktajlami [4].
Co ciekawe błonnik pokarmowy jest również pożywką dla naszego mikrobiomu jelitowego – a jak zapewne każdy już z nas wie jelita są naszym drugim mózgiem. Dodatkowo jego obecność w diecie zapobiega zaparciom, zwiększa uczucie sytości oraz zmniejsza ryzyko występowania nowotworu jelita grubego.
Kolejnym ważnym elementem diety każdego z nas są produkty białkowe. W diecie powinniśmy unikać tłustych rodzajów mięs – baranina, gęś, kaczka, wieprzowina, tłusta wołowina. Zamiast tego warto postawić na chudy drób – królik, kurczak. Źródłem białka w diecie będą również nasiona roślin strączkowych, które również dostarczać będą witamin z grupy B oraz błonnik pokarmowy. W codziennym jadłospisie nie może zabraknąć ryb, głównie tych morskich i tłustych, ponieważ zawierają nienasycone kwasy tłuszczowe omega-3, które wpływają korzystnie na nasze zdrowie. Należy unikać smażenia na głębokim tłuszczu i duszenia z dodatkiem tłuszczu. Dobrą techniką przyrządzenia będzie pieczenie, smażenie bez dodatku tłuszczu i duszenie na parze lub w niewielkiej ilości wody [5].
Tłuszcz jest również bardzo ważnym elementem diety. Należy stawiać na nienasycone kwasy tłuszczowe pochodzące z olei roślinnych. Dobrym olejem do smażenia będzie olej rzepakowy, z awokado lub oliwa z oliwek. Natomiast do sałatek może dodać oleje zawierające więcej wielonienasyconych kwasów tłuszczowych, takich jak olej z ogórecznika, z pestek winogron, z orzecha włoskiego, lniany czy konopny. Należy jednak pamiętać, aby nawet te oleje stosować z umiarem – dodając je do posiłku najlepiej odmierzać je łyżką lub łyżeczką. Unikać natomiast powinniśmy tłuszczy nasyconych, takich jak: łój, smalec, słonina oraz boczek [5].
Planując zdrową i rozsądną dietę powinniśmy pamiętać o prawidłowym nawodnieniu. Bazę powinna stanowić woda – gazowana lub niegazowana, bez dodatku cukru oraz innych niepotrzebnych substancji. Możemy ją natomiast wzbogacić sokiem z limonki, cytryny, miętą czy sezonowymi owocami. Zimą mamy mniejszą ochotę na wypijanie odpowiedniej ilości wody – a powinniśmy jej wypić około 2 litrów. Wtedy możemy postawić na napary lub herbaty. Należy pamiętać, aby unikać miodu i cukru. Zamiast niego możemy wykorzystać słodziki. Jednak gdy zmniejszymy podaż słodkich rzeczy, nasz smak się od nich odzwyczai i bardzo prawdopodobne jest to, że herbata jedynie z cytryną zacznie nam bardzo smakować.
Należy pamiętać o spożywaniu 3-5 posiłków o stałych godzinach. Śniadanie powinno rozpoczynać nasz dzień, na kolacji natomiast powinniśmy kończyć. Ważne aby kolacja była małym i lekkostrawnym posiłkiem spożytym na 2-3 godziny przed snem. Między posiłkami należy unikać podjadania oraz żucia gumy, aby pozwolić jak najlepiej działać naszemu układowi pokarmowemu. Bardzo ważną zasadą jest zachowanie minimum 12 godzinnego postu nocnego (kiedy zaczynamy jeść o godzinie 7:00 to kończymy o godzinie 19:00).
Przeciwwskazania dla cukrzyków
Osoby chorujące na cukrzycę powinny w pierwszej kolejności wyeliminować słodkie i słone przekąski (chipsy, żelki, ciasta, ciasteczka, batony, cukierki, paluszki, krakersy). Dodatkowo powinny unikać spożywania posiłków na mieście, a głównie żywności typu fast-food – czyli żywności wysoko przetworzonej, takiej jak: hot-dog, kebab, pizza, burger. Zamiast tego warto, aby zadbały o przygotowywanie posiłków w domu. Kiedy brakuje nam czasu z rana na przygotowywanie posiłków – warto poświęcić na to 1 lub 2 godziny wieczorem. Nie ma konieczności przygotowywania codziennie nowych dań, co zdecydowanie ułatwi nam zadanie i skróci czas przygotowywania posiłków. W codziennym jadłospisie należy również unikać owoców kandyzowanych, z puszki, z dodatkiem cukru, smażonych na tłuszczu [6].
Warto również zadbać o aktywne spędzenie wolnego czasu. Pomóc może nam w tym wysiadanie przystanek dalej od domu oraz wchodzenie po schodach zamiast wjeżdżanie windą. Aktywność fizyczna nie jest jedynie ćwiczeniem na siłowni – możemy zapisać się na taniec, chodzić na spacery, pływać oraz jeździć na rowerze. To tylko od Ciebie zależy jaką formę aktywności fizycznej wybierzesz!
Suplementy w cukrzycy
Każdy z nas w okresie jesienno-zimowym powinien suplementować witaminę D, ponieważ nie jesteśmy spożyć jej odpowiedniej ilości wraz z dietą. Najlepiej przed wybraniem odpowiedniej dawki wykonać badania, które pomogą określić czym mamy jej niedobór. Najczęściej występującym zaleceniem dotyczącym suplementacji witaminy D jest 2 tysiące jednostek, jednak osoby mające niedobory powinny zażywać tej witaminy o wiele więcej – wszystko jest zależne od braków.
Na stężenie glukozy w surowicy krwi korzystnie wpływa dostarczenie odpowiedniej ilości kwasów omega-3. Często jednak nie zjadamy odpowiedniej ilości ryb w ciągu tygodnia i wtedy należy zastosować suplementację.
Cynk natomiast jest składnikiem naszej diety, którego niedobory występują szczególnie u osób, u których toczy się stan zapalny w organizmie. Warto więc rozważyć jego suplementację podczas cukrzycy.
Jakie zioła na cukrzycę?
Podczas walki z cukrzycą możemy wzbogacić naszą dietę w zioła, które pomogą obniżyć poziom glukozy we krwi. Możemy z nich wykonać napary lub kupić w formie sproszkowanej pod postacią suplementów. Na szczególnie wyróżnienie zasługuje morwa biała – napar z jej liści ogranicza wzrost poziomu glukozy we krwi po posiłku. Innymi ziołami, które będą korzystnie wpływać na gospodarkę węglowodanową w organizmie są:
- mniszek lekarski,
- kozieradka.
Bibliografia
- Wu Y., Ding Y., Tanaka Y., Zhang W.: Risk factors contributing to type 2 diabetes and recent advances in the treatment and prevention. 2014, 11: 1185-1200.
- Maahs D. M., West N. A., Lawrence J. M., Mayer-Davis E. J.: Epidemiology of type 1 diabetes. 2010, 39: 481-497.
- Fletcher B., Gulanick M., Lamendola C.: Risk factors for type 2 diabetes mellitus. 2002, 16: 17-23.
- Hemmingsen B., Gimenez-Perez G., Mauricio D., Roqué I Figuls M., Metzendorf M., Richter B.: Diet, physical activity or both for prevention or delay of type 2 diabetes mellitus and its associated complications in people at increased risk of developing type 2 diabetes mellitus. 2017.
- Ojo O.: Dietary Intake and Type 2 Diabetes 2019, 11: 2177.
- Forouhi N. G., Misra A., Mohan V., Taylor R., Yancy W.: Dietary and nutritional approaches for prevention and management of type 2 diabetes. 2018, 13: 2234.












Zostaw komentarz